新着情報
2017.12.22
2型糖尿病に対するGLP-1受容体作動薬・基礎インスリン併用療法の有効性: 残存する膵β細胞機能が長期の血糖改善作用に影響(平成29年11月30日)
【ポイント】
*GLP-1受容体作動薬リラグルチド・基礎インスリン併用療法の開始1年後にHbA1c 7.0%未満を達成した患者では、非達成患者に比して、同治療開始前の空腹時C-ペプチド・インデックス(CPI)が有意に高かった。
*リラグルチド・基礎インスリン併用療法の開始1年後にHbA1c 7.0%未満を達成するには、空腹時CPIが1.103以上必要であった。
*リラグルチド・基礎インスリン併用療法は、開始前の年齢やBMI、前治療等によらず、長期に血糖改善作用を発揮した。
【概要】
関西電力医学研究所 所長/関西電力病院 総長 清野 裕、関西電力医学研究所 副所長 矢部 大介らの研究グループは、後ろ向き観察研究により、GLP-1受容体作動薬リラグルチドと基礎インスリンの併用療法の長期血糖改善効果が、糖尿病患者の残存膵β細胞機能に影響されることを見出しました。同グループは、残存膵β細胞機能の指標のひとつ、空腹時C-ペプチド・インデックス(CPI、C-peptide index)(注1)に着目し、リラグルチド・基礎インスリン併用療法の開始1年後、HbA1c 7.0%未満を達成した患者では、非達成患者に比して、同治療開始前の空腹時CPIが有意に高いことを見出しました。さらに同治療開始1年後のHbA1c 7.0%未満達成には、空腹時CPIが1.103以上必要なことを明らかにしました。この値は、以前、同研究グループが、リラグルチドの単独療法もしくはSU薬併用療法の開始1年後にHbA1c 7.0%未満達成に必要な空腹時CPIとして報告した値(1.86)と比して低値でした。しかし、今回の結果から、リラグルチド・基礎インスリン併用療法が長期に血糖改善作用を発揮しつづけるには、膵β細胞機能が十分に残存している時期に同治療を開始する必要があることが示唆されました。
本研究成果は、2017年11月XX日にアジア糖尿病学会機関誌「Journal of Diabetes Investigation」(オンライン版)で公開されました。
注1)C-ペプチド・インデックス(CPI、C-peptide index)
2型糖尿病に対する治療法を選択する際に用いられる指標のひとつ。残存する膵β細胞機能と関連するとされ、早朝空腹時に測定した血中C-ペプチド値と血糖値を用いて以下の通り計算されます。CPIが1.2以上の場合、食事・運動療法に加えて必要に応じて経口血糖降下薬を使用することで、またCPIが0.8未満の場合、インスリン治療により良好な血糖コントロールが得られると報告されています。
CPI=血中C-ペプチド(ng/mL)÷血糖値(mg/dL)×100
【背景】
2型糖尿病患者において、高血糖状態が慢性的に持続すると膵β細胞機能が進行性に低下するため、血糖コントロールが困難となるとされています。このような背景から、GLP-1受容体作動薬のように、膵β細胞機能を改善するような治療法が注目されています。GLP-1受容体作動薬は、膵β細胞に作用して血糖依存的にインスリン分泌を促進するインクレチンのひとつGLP-1(Glucagon-like peptide-1)の作用に基づく2型糖尿病治療薬であり、血糖改善作用に加えて減量効果も発揮します。GLP-1受容体作動薬は、SU薬やグリニド薬、インスリンと併用しなければ、低血糖リスクが低く、高齢者や合併症の進行した症例においても、比較的安全に用いることができます。さらに、GLP-1受容体作動薬と基礎インスリンの併用療法は、強化インスリン療法と同様の血糖改善効果を発揮する一方、低血糖や体重増加のリスクは低く、注射回数を減らせるため、患者のQOLを向上しうることから注目を集めています。
GLP-1受容体作動薬のひとつリラグルチドの血糖改善効果は、残存する膵β細胞機能に依存することが、複数のグループから報告されています。しかし、リラグルチドと基礎インスリンの併用療法について、血糖改善効果と残存する膵β細胞機能の関連を十分に検討した報告はこれまでありませんでした。
【研究成果】
関西電力病院(大阪市福島区)において、インスリン治療を行っている2型糖尿病患者のうち、それまでのインスリン治療を中止して、リラグルチドと基礎インスリン併用療法を開始した72名に対して、事前に規定した条件を満たす37名のデータを解析しました。リラグルチド・基礎インスリン併用療法開始54週後にHbA1c 7.0%未満を達成した7名の患者は、非達成の30名の患者に比して、同治療開始前に測定したC-ペプチド・インデックス(CPI, C-peptide index)が有意に高いことがわかりました。さらに同治療開始54週後にHbA1c 7.0%未満を達成するには、空腹時CPIが1.103以上必要なこともわかりました。この値は、同研究グループが、リラグルチドの単独療法もしくはSU薬併用療法の開始1年後にHbA1c 7.0%未満達成に必要な空腹時CPIとして報告した値(1.86)と比して低値ですが、リラグルチド・基礎インスリン併用療法が十分な血糖改善作用を長期に維持するには、膵β細胞機能が十分に残存する期間に同治療を開始する必要があることが示唆されました。
さらに、37名の患者データの解析から、同治療開始前のHbA1cや年齢、BMI、罹病期間等によらず、HbA1cが改善されることが明らかになりました。また、リラグルチドと基礎インスリンの比率について、同治療開始前のBMIとインスリン注射量が増えると基礎インスリン量の比率が高くなる一方、同治療開始前のHbA1cや年齢、BMI、罹病期間によらず、一定であることがわかりました。
【波及効果】
GLP-1受容体作動薬と基礎インスリンの併用療法は、強化インスリン療法と同様の血糖改善効果を発揮する一方、低血糖や体重増加のリスクは低く、注射回数を減らし患者のQOLを向上しうることから、今後、使用頻度が増えると考えられます。今回、GLP-1受容体作動薬のひとつリラグルチドと基礎インスリンの併用療法が十分な血糖改善作用を長期に維持するには、膵β細胞機能が残存する期間に同治療を開始する必要があることが示唆されたことで、2型糖尿病治療における同治療のポジショニングが明確になりました。さらに、本研究では、同治療開始前の年齢やHbA1c、BMIによらず、HbA1cが改善されることが明らかになりました。これらの知見は、現在開発中のリラグルチドと基礎インスリンの混合製剤が上市された際に有効な情報となりうるものと考えます。
【今後の予定】
今回の検討では、限られた症例数の後ろ向き解析であったため、今後、GLP-1受容体作動薬と基礎インスリン併用療法の血糖改善効果と残存膵β細胞機能に関して前向きの観察研究を行う必要があります。
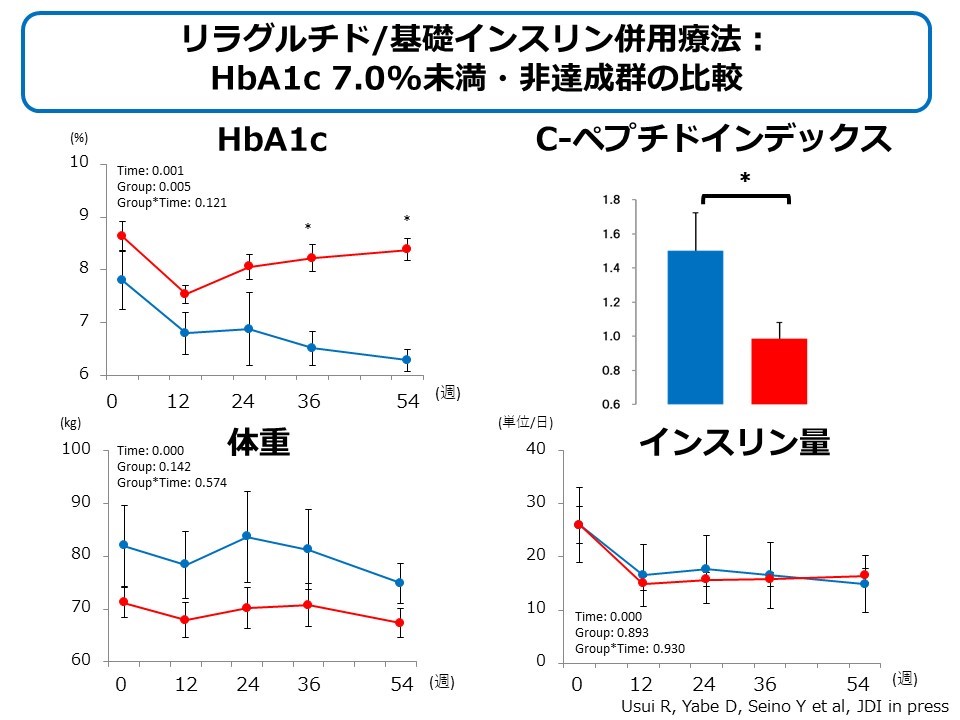
図1 リラグルチド・基礎インスリン併用療法開始1年後のHbA1c 7.0%未満達成者、非達成者の比較
リラグルチド・基礎インスリン併用療法開始1年後にHbA1c 7.0%未満達成した患者は、非達成患者と比して、同治療開始前に測定したC-ペプチド・インデックスが有意に高いことが明らかになりました。
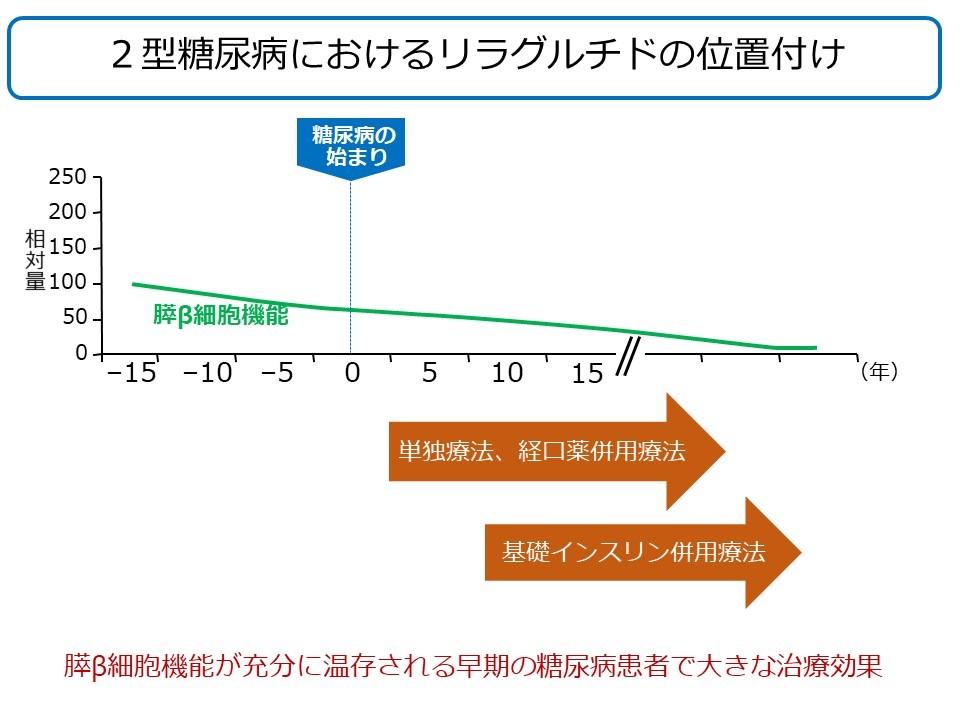
図2 2型糖尿病の治療におけるGLP-1受容体作動薬リラグルチドのポジショニング
リラグルチド・基礎インスリン併用療法開始1年後にHbA1c 7.0%未満を達成するためには、同治療開始前に測定したC-ペプチド・インデックスが1.10以上必要ということが分かった。単独療法もしくはSU併用療法開始1年後にHbA1c 7.0%未満達成に必要な値(1.86)と比して低値ですが、リラグルチド・基礎インスリンが十分な血糖改善作用を長期に維持するには、膵β細胞機能が十分に残存する間に同治療を開始する必要があることが示唆されました。
【論文タイトルと著者】
論文名
Retrospective analysis of liraglutide and basal insulin combination therapy in Japanese type 2 diabetes: The association between remaining β-cell function and the achievement of the HbA1c target one year after initiation
掲載雑誌
Journal of Diabetes Investigation
著者
Usui R, Sakuramachi Y, Seino Yus, Murotani K, Kuwata H, Tatsuoka H, Hamamoto Y, Kurose T, Seino Yut, Yabe D
DOI
10.1111/jdi.12773
URL
http://onlinelibrary.wiley.com/doi/10.1111/jdi.12773/full
【本研究への支援】
本研究は、下記の機関から資金的支援を受けて実施されました。
日本学術振興会 基盤研究(C)、日本糖尿病協会 若手研究助成、日本血管成人病財団 研究助成
【連絡先】
関西電力医学研究所 糖尿病研究センター
矢部 大介
E-mail: ydaisuke-kyoto@umin.ac.jp
新着情報一覧